Praktisches und Angenehmes verbinden
Vielfalt leben
 Die Gesellschaft ist kunterbunt. Umso wichtiger wird es also auch in der Pflege kultursensible Lebensräume zu schaffen, denn etwa jeder vierte Bürger in Deutschland hat einen Migrationshintergrund.
Die Gesellschaft ist kunterbunt. Umso wichtiger wird es also auch in der Pflege kultursensible Lebensräume zu schaffen, denn etwa jeder vierte Bürger in Deutschland hat einen Migrationshintergrund.
Eine der größten Hürden in der Pflege ist dabei die Kommunikation zwischen Pflegebedürftigem und Pflegepersonal. Weiteres Hintergrundwissen zur jeweiligen Kultur, Religion, Ernährung und Alltagsverhalten hilft ebenfalls dabei, die Begegnungen wertschätzend zu gestalten.
Checkliste Kultursensibilität
- Sie nutzen das Erstgespräch mit den Angehörigen für den Vertrauensaufbau und überlegen sich vorher, was Sie über das Land und die Kultur der zu pflegenden Person erfahren möchten.
- In einigen Kulturen ist es üblich, dass Pflegebedürftige von Angehörigen gepflegt werden. Sie klären, ob eine Art Arbeitsteilung möglich ist und welchen Anteil Pflegefachkräfte und welchen Angehörige übernehmen möchten und können.
- Sie setzen gleichgeschlechtliche Pflegekräfte für die Pflege ein, die im besten Fall die Muttersprache der pflegebedürftigen Person sprechen.
- Sie haben Hintergrundwissen, zum Beispiel, dass die Körperpflege für Muslime nicht nur eine hygienische, sondern auch eine rituelle Bedeutung hat.
- Sie berücksichtigen, dass Schmerzen in unterschiedlichen Kulturen auch unterschiedlich geäußert werden. Das Spektrum reicht vom klaglosen Ertragen des Schmerzes bis hin zu expressiven Schmerzäußerungen.
- Den Speisenge- und verboten liegen meistens religiöse Vorschriften für die Ernährung zugrunde. Diese bringen Sie zum Beispiel in Absprache mit den Angehörigen in Erfahrung.
- Sie berücksichtigen die unterschiedlichen Ernährungsgewohnheiten, zum Beispiel für Personen aus dem asiatischen Kulturraum Reis- und Suppengerichte, während im europäischen Raum das Brot bei den Mahlzeiten nicht fehlen darf.
- Teilweise bringen Angehörige das Essen in die Pflegeeinrichtungen mit. Sie sprechen sich dazu mit ihnen ab, welche Mahlzeiten ersetzt werden und wann die hausinternen Mahlzeiten angeboten werden sollen.
Technische Hilfen zur Sprachübersetzung gibt es in Form von zahlreichen Smartphone-Apps mit einer Zwei-Wege-Übersetzung in mehr als 50 Sprachen. Es werden hier nicht nur die eigenen Mitteilungen übersetzt, sondern auch die Antworten des Gegenübers.
Übrigens: Zahlreiche weitere Materialien in vielen Sprachen finden Sie auf: demenz-und-integration.de.
Für den Ernstfall: Vorsorgevollmacht, Betreuungs- und Patientenverfügung
 Wer soll entscheiden, wenn ich es selbst nicht mehr kann? Welche medizinischen Maßnahmen möchte ich im Ernstfall – und welche nicht? Drei Dokumente können diese und weitere Fragen vorab regeln: die Vorsorgevollmacht, die Betreuungsverfügung und die Patientenverfügung.
Wer soll entscheiden, wenn ich es selbst nicht mehr kann? Welche medizinischen Maßnahmen möchte ich im Ernstfall – und welche nicht? Drei Dokumente können diese und weitere Fragen vorab regeln: die Vorsorgevollmacht, die Betreuungsverfügung und die Patientenverfügung.
Wozu dient eine Vorsorgevollmacht?
Mit einer Vorsorgevollmacht erlauben Sie einer Person Ihres Vertrauens, Ihre Angelegenheiten stellvertretend für Sie zu regeln, wenn Sie dazu nicht mehr in der Lage sind. Liegt eine solche Vollmacht vor, muss kein rechtlicher Betreuer bestellt werden. Eine Vorsorgevollmacht kann sich auf einzelne Bereiche oder auch auf alle rechtlichen Angelegenheiten beziehen. Für die Gültigkeit einer Vorsorgevollmacht braucht es keine notarielle Beurkundung. Dennoch kann dieser Schritt sinnvoll sein, damit die Vollmacht später nicht angezweifelt werden kann. Möglich ist es auch, die Unterschrift von der Betreuungsbehörde beglaubigen zu lassen. Gilt die Vollmacht auch für Bankgeschäfte, kann es ratsam sein, gemeinsam mit der Person, der Sie sie erteilen wollen, persönlich das Geldinstitut aufzusuchen. Eine Möglichkeit, die Vollmacht offiziell zu registrieren, bietet darüber hinaus das Zentrale Vorsorgeregister der Bundesnotarkammer. Hier können Sie die Bevollmächtigung und den Namen der bevollmächtigten Person melden.
Was bringt eine Betreuungsverfügung?
Eine Betreuungsverfügung regelt nicht etwa eine soziale Betreuung, sondern die rechtliche Vertretung. Denn wenn Sie keine Vorsorgevollmacht erteilt haben und nicht mehr entscheidungsfähig sind, bestellt das Gericht einen rechtlichen Betreuer oder eine rechtliche Betreuerin. Diese Person soll dann in Ihrem Sinne handeln und Ihren Wünschen so weit wie möglich folgen. Mit einer Betreuungsverfügung können Sie im Voraus festlegen, wer im Ernstfall die Betreuung übernehmen soll. An diese Wahl ist das Gericht gebunden, sofern Ihr Wohl dadurch nicht gefährdet ist. Sie können in der Verfügung auch festschreiben, wer auf keinen Fall Ihr Betreuer oder Ihre Betreuerin werden soll. Zudem können Sie inhaltliche Vorgaben machen: So können Sie etwa festhalten, welche Gewohnheiten respektiert werden sollen oder ob Sie ein Pflegeheim oder eine Betreuung zu Hause bevorzugen würden.
Sie können eine Betreuungsverfügung auch mit einer Vorsorgevollmacht verbinden. Die Verfügung gilt dann für den Fall, dass die Vorsorgevollmacht nicht wirksam sein sollte.
Was regelt eine Patientenverfügung?
Unabhängig davon, ob Sie eine Vorsorgevollmacht oder eine Betreuungsverfügung erteilen, können Sie auch vorsorglich Regelungen über medizinische Behandlungen treffen. Die sogenannte Patientenverfügung legt schriftlich fest, welchen Maßnahmen Sie zustimmen und welche Sie ablehnen. Im Ernstfall muss dann die Ärztin oder der Arzt prüfen, inwiefern Ihre Festlegungen auf die aktuelle Situation zutreffen. Sind Ihre Wünsche für die Situation in der Verfügung eindeutig festgehalten, können die Ärzte ohne weitere Einwilligung gemäß der Verfügung handeln.
Ihre Ärztin oder Ihr Arzt kann Sie zu möglichen Inhalten einer Patientenverfügung beraten. Zudem kann er oder sie attestieren, dass Sie zum Zeitpunkt der Erstellung einwilligungsfähig sind. Eine Patientenverfügung gilt aber auch ohne eine solche ärztliche Bestätigung.
Vorsorgedokumente erstellen: Was muss ich beachten?
Alle drei Dokumente dienen der Vorsorge: Wer sie erstellt, muss zu diesem Zeitpunkt geschäfts- und einwilligungsfähig sein, damit sie wirksam sind. Die Beglaubigung durch einen Notar ist nicht zwingend notwendig, kann aber sinnvoll sein. Mustervorlagen des Ministeriums der Justiz und für Verbraucherschutz helfen Ihnen dabei, die verschiedenen Aspekte im Blick zu haben und die formalen Anforderungen einzuhalten. Sie sollten zudem sicherstellen, dass die Dokumente im Ernstfall auffindbar sind – Angehörige und andere Vertraute sollten also davon wissen. Möglich ist auch eine Registrierung beim Zentralen Vorsorgeregister.
Styling als Pflegefachkraft am Arbeitsplatz: Wie auffällig darf es sein
Wie auffällig darf es sein und wie sind die sechs der beliebtesten Stylings zu beurteilen?
1. Tattoos
In vielen Branchen sind Tätowierungen ein Tabu. In der Pflege nicht. Hier sind sie sogar sehr verbreitet. Manche Kliniken werben als Arbeitgeber sogar mit Plakaten oder Videos, die (junge) Pflegefachkräfte mit tätowierten Unterarmen zeigen. Tattoos, die kleiner sind oder die man mit Dienstkleidung verdecken kann, gelten als akzeptabel. Nicht so gerne gesehen sind größere Tattoos an sichtbaren, nicht abdeckbaren Partien des Körpers.
Als unangemessen gelten Tätowierungen im Gesicht. Aus Respekt vor ihren hochbetagten Bewohnern oder Patienten verbieten Einrichtungen sichtbare Totenkopf-Tätowierungen. Strafrechtsrelevante Tattoos, die beispielsweise verfassungsfeindliche Symbole wie das Hakenkreuz zeigen, sind verboten.
Wer eine leitende Position anstrebt, kann mit Tattoos schlechtere Karten haben: Für manchen Arbeitgeber strahlen sie nicht die Seriosität aus, die sie von einer Führungskraft erwarten.
2. Piercings
Kleinere Piercings (Ohr-/Nasenstecker) gelten als unproblematisch. Größere Piercings erhöhen die Gefahr, sich selbst oder andere zu verletzen – erst recht Piercings mit Kanten oder Spitzen. Sie können auch deshalb eine Eigengefährdung darstellen, da diese von Patienten abgerissen werden könnten.
3. Fingernägel
Lange natürliche beziehungsweise künstlich verlängerte Fingernägel stehen einer regelmäßig nötigen Händedesinfektion in professioneller Qualität im Wege. Hinzu kommt: Sie können die Behandlungshandschuhe perforieren und ihnen ihre Schutzwirkung nehmen.
4. Lange Haare, exponierte Schmuckstücke und Accessoires
Halsketten, Ohrringe mit großem Durchmesser (Kreolen), lange Haare, aber auch Schals können die Eigengefährdung von Pflegekräften erhöhen: Es besteht das Risiko, dass verwirrte oder an Demenz erkrankte Patienten sie ergreifen und schlimmstenfalls ab- oder herausreißen.
5. Lippenstift, grelle Schminke, aufreizendes Äußeres
Beim manchen Einrichtungen sind Lippenstift und Schminke kein Thema. Es gibt aber auch solche bei denen auffällige Kosmetik im Dienst gemäß Betriebsvereinbarung nicht erlaubt ist. Da man mit alten, oft verwirrten und nicht immer zurechnungsfähigen Menschen zu tun hat, kann Schminke oder zu freizügige Kleidung als provokant empfunden werden. Geschlossenheit der Kleidung und Verzicht auf aufreizendes Äußeres können einen sachlicheren Umgang erleichtern und möglichen Übergriffen vorbeugen.
6. Kaugummi kauen
Das Kaugummi im Mund ist kein Styling im eigentlichen Sinne. Es beeinflusst aber die äußere Erscheinung (vermittelt einen Eindruck) und ist deshalb immer wieder Auslöser für kleine Auseinandersetzungen. Es gilt im Kontakt mit Patienten oder Bewohnern vielfach als nicht angebracht. In den Pausen ist es allerdings kein Problem.
Neue Coronaregeln für Pflegekräfte – 8 Fragen und Antworten
 In diesen Tagen treten in allen Bundesländern neue Quarantäne-Regeln in Kraft. Für Pflegekräfte verkürzt sich die Quarantäne (nach Kontakt) und die Isolation (nach Infektion). Was bedeutet das im Detail?
In diesen Tagen treten in allen Bundesländern neue Quarantäne-Regeln in Kraft. Für Pflegekräfte verkürzt sich die Quarantäne (nach Kontakt) und die Isolation (nach Infektion). Was bedeutet das im Detail?
1. Frage: Warum ist eine Änderung der Quarantäne-Regeln notwendig?
Im November 2021 tauchte die neue Coronavirus-Variante Omikron auf, gegen die auch geimpfte und genesene Personen nicht optimal geschützt sind. Mittlerweile nehmen die Omikron-Fälle hierzulande einen einen immer größeren Anteil ein. Der wöchentliche Lagebericht des RKI vom 13. Januar 2022 gibt an, dass in rund 73 Prozent der sequenzierten Proben Omikron nachgewiesen wurde. Der Anteil variiert allerdings stark von Bundesland zu Bundesland: Während er in Bremen 96 Prozent beträgt, liegt er in Thüringen bei 11 Prozent.
Der extreme Omikron-Anstieg macht Experten Sorgen. Zwar scheint Omikron häufiger mild zu verlaufen, trotzdem wird die Virusvariante vermutlich viele Arbeitnehmer durch Quarantäne (nach Kontakt) und Isolation (nach Infektion) außer Gefecht setzen. Um systemrelevante Arbeitsbereiche (auch kritische Infrastruktur genannt) vor einem kritischen Personalausfall zu schützen, haben Bund und Länder am 7. Januar neue Quarantäne-Regeln beschlossen.
2. Frage: Was galt bisher für geimpfte Pflegekräfte?
Bisher mussten sich Pflegekräfte umgehend in Quarantäne begeben und entsprechend testen, wenn sie Symptome entwickelten. Eine Quarantäne wurde auch dann angesetzt, wenn Pflegekräfte engen Kontakt zu einer Person hatten, die mit einer Virusvariante infiziert war. Bei Kontakt zu einer mit Omikron infizierten Person hat das Robert Koch-Institut bisher ganz allgemein eine 14-tägige Quarantäne empfohlen.
3. Frage: Welche Isolations- und Quarantäneregeln gelten künftig?
Die Zeit der Isolation und Quarantäne verkürzt sich deutlich. Der Bund-Länder-Beschluss erwähnt hier explizit Beschäftigte in Krankenhäusern und Pflegeeinrichtungen wie Pflegekräfte. Für sie gilt künftig: nach Infektion 7-tägige Isolationspflicht mit anschließendem PCR-Test Wichtig: Entlassung aus der Isolationspflicht nur mit negativem PCR-Test beziehungsweise Ct-Wert (Crossing threshold) unter 30 und mindestens 48-stündiger Symptomfreiheit.
nach Kontakt mit infizierter Person 7-tägige Quarantänepflicht mit anschließendem PCR- oder Schnelltest Das gilt für Pflegekräfte mit keiner oder länger als drei Monate zurückliegenden Impfung oder Corona-Infektion.
Ohne Test endet die Isolations- oder Quarantänepflicht nach 10 Tagen.
4. Frage: Was gilt für geimpfte und genesene Pflegekräfte?
Der neue Beschluss sieht vor, dass geimpfte und genesene Kontaktpersonen unter bestimmten Voraussetzungen nicht in Quarantäne müssen. Nämlich dann, wenn sie frisch genesen oder geimpft sind. „Frisch“ bedeutet in diesem Zusammenhang, dass die Erkrankung oder die abschließende Impfung nicht länger als drei Monate zurückliegt.
5. Frage: Was gilt für geboosterte Pflegekräfte?
Geboosterte Pflegekräfte müssen als Kontaktperson ebenfalls nicht in Quarantäne.
6. Frage: Wann treten die Änderungen in Kraft?
Einen festen gemeinsamen Startzeitpunkt für die Änderungen gibt es nicht. In dem gemeinsamen Beschluss vom 7. Januar 2022 ist lediglich der Hinweis enthalten, dass „Bund und Länder die erforderlichen Änderungen der rechtlichen Regelungen zeitnah vornehmen”. Bundestag und Bundesrat haben inzwischen zugestimmt. Am Sonnabend (15. Januar 2022) wurde der Beschluss im Bundesanzeiger veröffentlicht.
In vielen Bundesländern gilt die neue Regel bereits – etwa in Bayern, Berlin, Baden-Württemberg, Sachsen, Mecklenburg-Vorpommern. In Brandenburg gilt sie ab Montag (17. Januar). Allerdings gibt es Bundesländer, die eigene Verordnungen mit den neuen Regelungen umsetzen müssen. Dass das manchmal schneller geht, als gedacht, zeigt der Ennepe-Ruhr-Kreis in Nordrhein-Westfalen. Der Kreis setzt die Regelungen in Absprache mit dem Landesministerium für Arbeit, Gesundheit und Soziales bereits kurz nach dem Bekanntwerden um. Möglich machen das die sogenannten Einzelfallentscheidungen, die auch anderenorts zur Anwendung kommen könnten
7. Frage: Gibt es Kritik an den Änderungen für Pflegekräfte?
Die meisten Mitarbeiter im Gesundheitswesen halten die neuen Regelungen für sinnvoll. Das Freitesten von Kontaktpersonen nach sieben Tagen begrüßen auch viele Experten wie der Immunologe Carsten Watzl. Doch es gibt auch kritische Stimmen. Sie stellen nicht das Vorgehen insgesamt infrage, sondern machen sich Sorgen, dass die verkürzte Quarantäne zur Sicherstellung der Versorgung möglicherweise zu einem Infektionsrisiko werden könnte. Dann nämlich, wenn nicht genügend Testkapazitäten für die erforderlichen PCR-Tests zur Verfügung stehen.
8. Frage: Wie gehen andere Länder mit der Quarantäne um?
In anderen Ländern wird ebenfalls gelockert. Spanien, Großbritannien und die USA begegnen der Pandemie mit angepassten Isolations- und Quarantäne-Regelungen. In Frankreich werden Infizierte jetzt nach 7 Tagen aus der Isolation entlassen. Kontaktpersonen unterstehen dort keiner Quarantäne mehr, sofern sie vollständig geimpft oder genesen sind. Weitere Voraussetzung ist wiederholtes Testen.
Tägliches Testen für Geimpfte und Genesene ist vom Tisch

Die Infektionsschutzgesetz-Novelle im November zum Testen von Mitarbeitern in Kliniken und Altenpflege hat die Branche Kopf stehen lassen. Jetzt gibt es eine Novelle der Novelle.
Die Krankenhäuser liefen Sturm, die Ministerpräsidenten drohten: Tägliches Testen von geimpften oder genesenen Mitarbeitern zu fordern, sei „eine Gängelung derer, die an vorderster Front gegen Corona kämpfen. Das darf es nicht geben“, teilte das Bayerische Staatsministerium für Gesundheit und Pflege mit. Man werde beim bewährten Schema „zweimal pro Kalenderwoche“ bleiben, solange der Bund nicht handelt und sich mit der Forderung der Gesundheitsministerkonferenz, die tägliche Testpflicht zurückzunehmen, auseinandersetzt. Jetzt haben sich Bundestag und Bundesrat am 10. Dezember geeinigt, die Verpflichtung wieder zurückzuschrauben auf verpflichtende Schnelltests zweimal die Woche für Geimpfte und Genesene – ohne Überwachung, sie können also auch zu Hause stattfinden. Das gilt für alle Bereiche im Gesundheitswesen, sowohl für Krankenhäuser als auch für ambulante Dienste, Pflegeheime et cetera.
Pflegeheime müssen weiterhin Besuchern Schnelltests anbieten
Allerdings gibt es einen Unterschied zwischen Krankenhäusern und Altenpflegeeinrichtungen: Pflegeheime und Altenheime müssen die Schnelltests nicht nur ihren Mitarbeitern und anderen Beschäftigten wie Ehrenamtlichen anbieten, sondern auch Besuchern. Für Krankenhäuser gibt es diese Verpflichtung gegenüber Besuchern nicht mehr.
Wie entsteht das Mittagstief?
 Das Mittagessen ist verspeist, es geht wieder an den Arbeitsplatz. Und schon fällt es schwer, die Konzentration aufrecht zu erhalten. Das Mittagstief schlägt zu. Ein paar Tipps, wie man dem begegnen kann.
Das Mittagessen ist verspeist, es geht wieder an den Arbeitsplatz. Und schon fällt es schwer, die Konzentration aufrecht zu erhalten. Das Mittagstief schlägt zu. Ein paar Tipps, wie man dem begegnen kann.
Viele Arbeitnehmerinnen und Arbeitnehmer werden das Gefühl von Müdigkeit rund um die Mittagszeit kennen. Der erste Impuls, gerade im Büro, ist womöglich, sich in der Küche einen Kaffee zu holen. Das Koffein wirkt schon, um auch den Rest des Tages produktiv sein zu können. Der Gedanke ist gar nicht so verkehrt. Die Europäische Behörde für Lebensmittelsicherheit (EFSA) stellt dar, dass 400 Milligramm Koffein (etwa 4 Tassen Kaffee) über den Tag verteilt aufgenommen werden könnten. Dies gelte aber vor allem für Personen, die der „gesunden Allgemeinbevölkerung“ zuzuzählen sind. Allein der Konsum von Koffein, der in zu hohen Mengen auch negative Folgen haben kann, wird einen auch nicht aus dem Mittagstief holen.
Innere Uhr und Essen verträgt sich nicht
Allein die Biologie des Menschen, der eigene Organismus, so erklären es Expertinnen und Experten wie der Schlafforscher Jürgen Zulley, sorgten dafür, dass die Leistung nach einer Aktivität absinke – insbesondere um die Mittagszeit. Sich allein darauf zu beziehen, wenn man mal müde wird, ist aber falsch. Verstärkend hinzu kommen äußere Einflussfaktoren wie etwa Essen. Und dies wird in der Regel zur Mittagszeit in der Pause zu sich genommen. Der Körper muss nun an anderer Stelle einen hohen Aufwand betreiben, nämlich im Magen-Darm-Trakt. Hier muss die Nahrung verdaut werden, dafür wird die Durchblutung in diesem Bereich erhöht. An anderer Stelle, etwa im Gehirn und der Muskulatur, fehlt dann ein wenig. Mentale Vorgänge dürften in dieser Zeit also etwas schwerer fallen und auch das Müdigkeitsgefühl wird verstärkt. Für schweres und fetthaltiges Essen benötigt der Verdauungstrakt noch einmal mehr Energie. Man sollte sich die Wahl seines Mittagsmenüs also gut überlegen, wenn man kurz danach kognitiv noch zu Höchstleistungen aufgerufen wird.
Schwere Kost am Mittag vermeiden
Mit der Wahl des Mittagssnacks entscheidet man sich demzufolge auch ein wenig für die Schwere des – sagen wir es so direkt – Fresskomas. Weniger direkt: postprandiale Somnolenz, wie das Tief am Mittag nach der Nahrungsaufnahme von Medizinerinnen und Medizinern bezeichnet wird. Ob nun kohlenhydrat- oder proteinhaltig, scheint nun gar nicht die entscheidende Rolle zu spielen. Eine Studie an Fruchtfliegen von 2017 etwa zeigt, dass es eher die Proteine sind, die einen schläfrig machen. Vorher galt lange die Annahme, dass die Aufnahme von Kohlenhydraten bald wieder für einen Leistungsabfall sorge. Dies gilt vor allem für einfache Kohlenhydrate, die den Blutzuckerspiegel zwar schnell nach oben treiben, aber auch schnell wieder absenken. Vermutlich liegt die Wahrheit irgendwo dazwischen und die entscheidende Frage ist generell: „Wie viel?“ Haut man sich zwei volle Teller Fettuccine rein, so dürfte es nicht überraschen, dass man sich nach einem Nickerchen sehnt. Generell eher leichte vegetarische Kost dürfte deutlich weniger belastend für Körper und Geist sein. Auch mehrere kleinere Snacks über den Tag verteilt können dabei helfen, dass der Magen nicht überfordert wird und man weiterhin kognitiv gut arbeiten kann. Hier können Nüsse und Obst beispielsweise eine gute Alternative sein. Dazu etwas Joghurt und schon kommt man ganz gut durch den Tag und wird mit wichtigen Nährstoffen versorgt.
Trinken hält wach
Auch die Flüssigkeitszufuhr sehen Expertinnen und Experten als wichtigen Baustein gegen die aufkommende Müdigkeit. Hierbei werden vor allem Wasser und ungesüßte Tees empfohlen, die dafür sorgen, dass auch die Prozesse im Körper angeregt werden und das Blut ordentlich zirkuliert – auch im Gehirn.
Licht und Bewegung für bessere Konzentration
Ein Spaziergang an der frischen Luft zur Mittagszeit ist vielleicht genau das Richtige für müde Geister. Denn so verbindet man gleich zwei wichtige Aspekte, die dem aufkommenden Mittagstief ein wenig entgegenwirken. Licht – und nicht an allen Arbeitsplätzen ist dies im Übermaß vorhanden – dient dazu, das körpereigene Hormon Serotonin („Glückshormon“) verstärkt zu bilden. Dies kann sich entsprechend auf unsere Stimmung auswirken. Bewegung wiederum sorgt für den zusätzlichen Push. Forscherinnen und Forscher der Universität Georgia in den USA fanden heraus, dass zehn Minuten Treppensteigen einen größeren Effekt auf die Energie hat als 50 Milligramm Koffein. Vielleicht nimmt man einen Kaffee einfach mit beim Gang an die frische Luft.
Frische Luft für frischen Geist
Mit dem Spaziergang kann man auch mal wieder die müden Gehirnzellen durchpusten. Denn Sauerstoff benötigt nun einmal jede und jeder. Und während der Arbeit wird davon nicht zwangsläufig besonders viel aufgenommen, eher verbraucht. Im Büro ist es dadurch immer gut, wenn zwischenzeitlich auch die Fenster geöffnet werden. Und, falls nicht möglich, eben einmal kurz vor die Tür gehen.
Muskeln und Kreislauf aktivieren
Dabei könnte man gegebenenfalls noch ein paar Muskelgruppen aktivieren. Permanent sitzen schadet auf Dauer nicht nur Muskeln, Sehnen und generell der Gesundheit, sondern macht auch müde. Stattdessen mal zur Kollegin hingehen, statt anzurufen, oder am Arbeitsplatz mal kurz aufstehen, ausschütteln oder mit ein, zwei Stretch-Übungen den Kreislauf wieder in Schwung bringen.
Am besten mal die ein oder andere Sache ausprobieren und schauen, was für einen persönlich einen positiven Effekt hat und das vermeintliche Mittagstief gut überbrücken lässt.
Warum die Grippe-Impfung gerade jetzt so wichtig ist

Alle reden über Corona – seit bald zwei Jahren. Dabei gerät in der Corona-Pandemie leicht aus dem Blick, dass die Grippesaison bevorsteht. Eine mögliche Grippewelle könnte dann auf untrainierte Immunsysteme treffen. Denn in den letzten anderthalb Saisons sind die Grippewellen nahezu komplett ausgefallen. So könnten die neuen Viren gegebenenfalls schwerere Verläufe verursachen.
Es geht um Patientenschutz, aber auch um Selbstschutz
Für Covid-19 wissen wir sicher, dass auch Geimpfte die Viren weitergeben können. Auch bei der Grippeimpfung bestehe die Gefahr, trotz Impfung andere anstecken zu können. Grippe-Geimpfte seien vermutlich weniger lange infektiös, aber „nicht steril“. Das Risiko, Patienten anzustecken und damit größere Ausbreitungsverläufe zu starten, müsste für Geimpfte zwar etwas kleiner sein, aber wie groß oder wie klein sie genau ist, bleibt bei der Grippe vollkommen unklar.
Trotzdem geht die STIKO von einem nicht zu unterschätzenden Schutz vor Ansteckung aus und hält die Impfung für Pflegekräfte, Ärztinnen und Ärzte für ethisch geboten. Wörtlich heißt es bei der STIKO: „Medizinisches Personal stellt eine mögliche Infektionsquelle für die zu betreuenden Patienten dar. Dabei handelt es sich oft um Patienten, die wegen bestehender Grunderkrankungen ein erhöhtes Risiko haben, eine schwere, eventuell tödliche Verlaufsform der Influenza zu entwickeln. Die Impfung des medizinischen Personals folgt daher dem ethischen Gebot, Patienten nicht zu schaden. Gleichzeitig dient die Impfung dem persönlichen Schutz des medizinischen Personals, das mit Influenzakranken in Kontakt kommen kann.“
Der ideale Zeitpunkt für die Grippe-Impfung
Die Ständige Impfkommission empfiehlt, sich ab Oktober bis Mitte Dezember impfen zu lassen. Denn nach der der Impfung dauert es noch 10 bis 14 Tage, bis der Impfschutz vollständig aufgebaut ist. So sind Pflegekräfte und Ärzte (und alle anderen Gruppen, denen die STIKO die Grippe Impfung empfiehlt) rechtzeitig zur Grippesaison immunisiert, die normalerweise um die Jahreswende beginnt.
Buchtipp: I´m a nurse
 Franziska Böhler, Krankenschwester mit Leib und Seele, schildert Sachverhalte aus dem Krankenhausalltag verschiedener Fachbereiche. Andere Perspektiven, zum Beispiel die der Angehörigen oder Ärzte, werden auch erfasst, was das Buch sehr facettenreich macht. Es wird deutlich, wie groß der Pflegenotstand ist, wie oft Pflegefachpersonen in ihrem Alltag in Spannungsfeldern zwischen Wirtschaftlichkeit und Menschlichkeit stecken und inzwischen leider zunehmend der Faktor verloren geht, weshalb sich viele für den Beruf entschieden haben – die Zwischenmenschlichkeit. Ihr humorvoller und emotionaler Schreibstil beleuchtet die Situation in deutschen Krankenhäusern realistisch, doch trotz allem wird deutlich, dass die Arbeit in der Pflege toll ist und sie ihren Job liebt.
Franziska Böhler, Krankenschwester mit Leib und Seele, schildert Sachverhalte aus dem Krankenhausalltag verschiedener Fachbereiche. Andere Perspektiven, zum Beispiel die der Angehörigen oder Ärzte, werden auch erfasst, was das Buch sehr facettenreich macht. Es wird deutlich, wie groß der Pflegenotstand ist, wie oft Pflegefachpersonen in ihrem Alltag in Spannungsfeldern zwischen Wirtschaftlichkeit und Menschlichkeit stecken und inzwischen leider zunehmend der Faktor verloren geht, weshalb sich viele für den Beruf entschieden haben – die Zwischenmenschlichkeit. Ihr humorvoller und emotionaler Schreibstil beleuchtet die Situation in deutschen Krankenhäusern realistisch, doch trotz allem wird deutlich, dass die Arbeit in der Pflege toll ist und sie ihren Job liebt.
Wenn Raucherpausen zum Ärgernis werden
 Rauchen während der Arbeit – ein täglicher Streitpunkt in Pflegeheim und Klinik: Nichtraucher beschweren sich über Raucherpausen, Raucher fordern mehr Verständnis.
Rauchen während der Arbeit – ein täglicher Streitpunkt in Pflegeheim und Klinik: Nichtraucher beschweren sich über Raucherpausen, Raucher fordern mehr Verständnis.
Rauchen ist grundsätzlich Privatsache und wird nicht anders behandelt als das Einkaufen während der Arbeitszeit. Es gibt somit keinen Rechtsanspruch auf die Möglichkeit während der Arbeitszeit Rauchen zu können.
Die gängige Praxis, dass Arbeitnehmer zum Rauchen gehen – außerhalb von Pausen und in der Arbeitszeit – muss der Arbeitgeber nicht dulden. Er kann verlangen, dass Raucher die Arbeitszeit unterbrechen, also „ausstempeln“, und die Arbeitszeit nachholen.
Nach dem Arbeitszeitgesetz (ArbZG) haben Arbeitnehmer bei einer Arbeitszeit von mehr als sechs bis zu neun Stunden einen Anspruch auf eine Pause von 30 Minuten. Bei einer Arbeitszeit von mehr als neun Stunden sind es sogar 45 Minuten. Dieser Zeitraum kann (auch) für eine Raucherpause genutzt werden. Der Arbeitgeber muss nicht dulden, dass ein Mitarbeiter darüber hinaus seinen Arbeitsplatz verlässt und rauchen geht. Nicht selten gibt es mit Blick auf die diversen – wenn auch kurzen – Raucherpausen der rauchenden Mitarbeiter erhebliche Unzufriedenheit unter den Nichtrauchern der Belegschaft, an denen während dieser zusätzlichen Pausenzeiten die Arbeit hängen bleibt. Dies umso mehr, wenn die zusätzlichen Raucherpausen nicht einmal nachgearbeitet werden müssen. Deshalb: Klare Regelungen zum Thema Raucherpausen sorgen für zufriedene Arbeitnehmer und vermeiden Folgeprobleme.
Das Rauchen grundsätzlich nur in der regulären Pause zu erlauben, ist meist wenig sinnvoll. Man darf nicht vergessen, dass das Rauchen in der Regel eine Sucht ist. Den Rauchern das Rauchen zu verbieten, kann zu Unkonzentriertheit und einem spürbaren Leistungsabfall führen. Besser ist hier eine klare Regelung. Wenn es im Betrieb keine Stechuhren gibt, um die Raucherzeiten zu erfassen, bietet sich etwa ein Software-Tool auf dem Rechner an, das das Ein- und Ausloggen ermöglicht.
Bundestagswahl 2021
 Am kommenden Sonntag ist es soweit, Deutschland wählt eine:n neue:n Bundeskanzler:in.
Am kommenden Sonntag ist es soweit, Deutschland wählt eine:n neue:n Bundeskanzler:in.
Doch wie stehen die einzelnen Parteien in Deutschland zu den wichtigsten Fragen in der Pflege? Hierzu hat der Deutsche Berufsverband für Pflegeberufe, kurz DBfK, die demokratischen Parteien im Bundestag aufgefordert, sich zu acht Kernforderungen zu positionieren. Die Parteien haben selbst angegeben, ob sie unseren Forderungen zustimmen, sie ablehnen oder eine neutrale Position dazu einnehmen. Außerdem haben sie ihre Positionen begründet.
Auf dieser Grundlage wurden die Parteipositionen in den DBfK-PflegOMat eingeordnet. Mit diesem können Pflegefachkräfte überprüfen, welche Parteien Ihre Forderungen für bessere Rahmenbedingungen in den Pflegeberufen teilen. Auch wie die Parteien die Forderungen umsetzen wollen oder warum sie diese ablehnen, können am Ende der Auswertung in den Antworten und Standpunkten der Parteien nachgelesen werden. Ein zusätzlicher Blick in die Wahlprogramme zeigt, wie wichtig die jeweiligen Parteien das Thema Pflege insgesamt nehmen.
Zum PflegOMat geht’s hier: https://www.dbfk-pflegomat.de/
Blutspende: So einfach kann man Leben retten
Viele Menschen sind täglich auf Blut von Spendern angewiesen. Bei verschiedenen Erkrankungen und nach Unfällen wird es dringend benötigt.
Auf einen Blick
- Wer Blut spendet, hilft Menschen, die das Blut aufgrund einer Erkrankung oder eines Unfalls dringend benötigen.
- Neben der Vollblutspende ist es auch möglich, nur gezielt einzelne Blutbestandteile zu spenden, beispielsweise Plasma oder Thrombozyten.
- Gesunde Erwachsene, die mehr als 50 Kilogramm wiegen, kommen generell für die Spende infrage.
- Potenzielle Spenderinnen und Spender werden vor jeder Blutentnahme untersucht.
- Um Kreislaufproblemen während oder nach der Blutspende vorzubeugen, sollte man vorher ausreichend trinken und essen.
- Auch die Spender können von der Blutspende profitieren.
Wie läuft eine Blutspende ab?
Vorbereitung auf die Spende
Im Vorfeld sollten Sie ausreichend essen und trinken, damit der Körper gestärkt ist. Es ist insbesondere wichtig, etwas mehr zu trinken als gewöhnlich – aber keine alkoholischen Getränke. Außerdem sollte nicht zu fettreich gegessen werden. Zur Blutspende muss ein gültiger Ausweis im Original mitgebracht werden. Bei der Anmeldung werden Ihre persönlichen Daten aufgenommen.
Fragebogen und Untersuchung
Nach der Anmeldung füllen Sie den Spenderfragebogen aus. Darin werden Sie aufgefordert, umfassende Angaben zu Ihrer Gesundheit zu machen. Anhand dieser Informationen wird festgestellt, ob Sie für eine Blut- oder Plasmaspende geeignet sind.
Anschließend wird ein kleiner Tropfen Blut aus der Fingerkuppe oder dem Ohrläppchen entnommen. Damit wird der Hämoglobinwert bestimmt. Hämoglobin – auch bekannt als roter Blutfarbstoff – wird im Körper für den Sauerstofftransport und die Neubildung roter Blutkörperchen benötigt. Der Hämoglobinwert muss hoch genug sein, damit das Blut auch während und nach der Blutspende genug Sauerstoff zu den Organen transportieren kann.
Danach werden Sie ärztlich untersucht. Dabei werden Blutdruck, Puls und Körpertemperatur gemessen. Eine Ärztin oder ein Arzt bespricht den Fragebogen mit Ihnen und teilt Ihnen mit, ob Sie Blut spenden dürfen.
Mit einem vertraulichen Selbstausschluss können Sie unmittelbar vor der Spende entscheiden, ob das Blut oder Plasma zu einem späteren Zeitpunkt weitergegeben werden darf.
Spende
Bei einer Vollblutspende wird etwa ein halber Liter Blut aus der Armbeuge entnommen. Dies dauert nur etwa 5 bis 10 Minuten. Bei anderen Arten der Spende (Plasma, Thrombozyten) werden bestimmte Blutbestandteile von einem Zellseparator- oder einem Plasmapherese-Gerät vom Rest des Blutes getrennt und gesammelt. Die übrigen Blutbestandteile fließen dann wieder in den Körper zurück. Dies dauert zwischen 30 und 90 Minuten. Bei allen Arten von Blutspenden wird steriles Einwegmaterial verwendet. Daher ist eine Infektion auf diesem Wege ausgeschlossen.
Verhalten nach der Spende
Sie sollten sich nach der Spende für mindestens eine halbe Stunde ausruhen, etwas essen und trinken. Stehen Sie erst auf, wenn Sie sich dazu in der Lage fühlen. Den restlichen Tag sollten Sie ruhig angehen. Üben Sie keine Tätigkeiten aus, bei denen Sie durch einen Schwächeanfall sich selbst oder andere gefährden könnten.
Stress im Dienst: 10 Anti-Nasch-Tipps
 Und wieder kaum was gegessen? Nur einen Schokoriegel im Stehen, einen Fruchtjoghurt und ein kleines Käsebrötchen kurz vor der Visite?
Und wieder kaum was gegessen? Nur einen Schokoriegel im Stehen, einen Fruchtjoghurt und ein kleines Käsebrötchen kurz vor der Visite?
Das Perfide am Zwischendurchessen: Man isst meistens stark Fett- und Zuckerhaltiges, hat aber am Ende nie das Gefühl, richtig gegessen zu haben und satt zu sein. Diese 10 Tipps und ein wenig Selbstdisziplin helfen, trotz Stress ohne Naschen durch den Dienst (und den Tag) zu kommen.
Tipp 1: bewusste Pausen statt Intervallfasten
Beim Intervallfasten wird noch länger, meist für 14 bis 16 Stunden, auf jegliche Energiezufuhr verzichtet. Doch anders als es der Hype um das Thema nahelegt, ist es längst nicht für jeden gesund. So zeigen neuere Untersuchungen, dass Intervallfasten beispielsweise kein pauschal sinnvoller Weg zur Gewichtsreduktion ist.
Auch für jene, die morgens Energie brauchen, um in Schwung zu kommen, oder die drei regelmäßige Mahlzeiten benötigen, um eine Unterzuckerung zu vermeiden, eignet es sich kaum. Allen, die wie Pflegekräfte einen sehr anstrengenden Beruf haben, ist Intervallfasten ebenfalls eher nicht zu empfehlen. Bewusste Pausen zwischen den Mahlzeiten zu lassen, diese Auszeiten zu trainieren und dem Darm eine Nachtruhe zu gönnen, wirkt sich sehr viel schneller positiv auf die Gesundheit aus.
Tipp 2: Ruhe in den Verdauungstrakt bringen
Statt zwischendurch hastig zu snacken, nutzen Sie die Pause in einer Schicht, um ganz bewusst eine gesunde Mahlzeit zu essen – eine, die Sie wirklich satt macht. Versuchen Sie danach, für drei bis vier Stunden auf weitere Kalorien zu verzichten. Denn in dieser Zeit putzt sich Ihr Darm regelrecht einmal durch – und das ist wichtig für Ihre Gesundheit. Bei längeren Pausen über Nacht finden diese Vorgänge noch gründlicher statt: Dann werden Reparaturprozesse in Gang gebracht und Entzündungen reduziert. Zwölf bis dreizehn Stunden Nachtruhe sind ideal für den Darm – kurz vor dem Schlafengehen noch ein paar Nüsse zu knabbern oder ein Glas Wein zu trinken, bringt ihn hingegen aus dem Takt.
Tipp 3: ein Trick für mehr Selbstfürsorge
Sie sind warmherzig, empathisch und kümmern sich aufopferungsvoll um andere? Sich selbst nehmen Sie dagegen weit weniger wichtig? Dann kann Ihnen ein psychologischer Umweg helfen, gerade mithilfe Ihrer Nächstenliebe auch für das eigene Wohlbefinden zu sorgen: Betrachten Sie einfach die Bakterien, die millionenfach in Ihrem Darm wohnen, von heute an als Ihre Freunde – Freunde, die Sie mit allem, was gut für sie ist, verwöhnen möchten. Servieren Sie ihnen Gesundes (s. Tipp acht bis zehn) und gönnen Sie ihnen nach jeder Mahlzeit ein bisschen Ruhe.
Tipp 4: Obst und Gemüse machen genauso glücklich wie Industriezucker
Zucker wird von der Nahrungsmittelindustrie gern verwendet, weil wir evolutionär darauf gepolt sind, so viel Süßes wie möglich zu essen. In früheren Zeiten hat uns diese Vorliebe für süße Lebensmittel das Überleben in kargen Wintern gesichert. Heutzutage hat ein hoher Zuckerverzehr eher Diabetes, Übergewicht und das metabolische Syndrom zur Folge. Daher ist es sinnvoll, den Konsum solcher Industrieprodukte auf ein Minimum zu reduzieren und weitestgehend auf raffinierten Zucker zu verzichten.
Tipp 5: natürlich statt light
Die Konsistenz und der Geschmack von Zucker lassen sich gut mit Früchten ersetzen, beispielsweise mit Bananen im Eis oder Datteln und Mandeln im Kuchen. Um Zuckerersatzstoffe sollten Sie hingegen einen Bogen machen: Sie können das Mikrobiom des Darms verändern und das Gehirn täuschen. Der Kopf registriert, dass etwas Süßes gegessen wurde, der Körper schüttet Insulin aus – doch tatsächlich ist ja gar keine Glukose da. Und so kommt es erst zu einem massiven Blutzuckerabfall – und dann zu einer Heißhungerattacke, und zwar auf etwas richtig Süßes. Aus diesem Grund wirken kalorienfreie Softdrinks, Light-Produkte und Süßstoffe regelrecht kontraproduktiv. Wer sich gesund ernähren möchte, sollte sie als Erstes vom Speiseplan verbannen.
Tipp 6: die Gummibärchen überlisten
Unter Stress können wir keine wohl durchdachten Entscheidungen treffen – auch nicht über unser Essen. Überlegen Sie daher schon vor Dienstbeginn, wann Sie was zu sich nehmen möchten. Bereiten Sie das Essen gegebenenfalls vor und bringen Sie es mit zur Arbeit. Dann haben Sie später, ohne nachdenken zu müssen, automatisch etwas Gesundes zur Hand. Falls Sie bei Stress besonders leicht zu Gummibärchen & Co. greifen, entwickeln Sie Ersatzhandlungen: Gehen Sie zum Beispiel einfach an den Süßigkeiten im Stationszimmer vorbei, atmen Sie tief durch und reden Sie ein paar Worte mit einer Kollegin. Mit solchen Strategien sind Sie dem Stress weniger ausgeliefert.
Tipp 7: Teamgeist nutzen
Holen Sie Ihre Kollegen ins Boot und motivieren Sie sich gegenseitig: Wer gern backt, könnte für alle statt Kuchen auch einmal ein leckeres Vollkornbrot mitbringen, ein anderer mag vielleicht ein Nussmus herstellen und der Nächste sich um eine Guacamole kümmern. Gerade in stressigen Berufen wie der Pflege ist es umso wichtiger, den Raum zu schaffen, dass Mitarbeiter auch für sich selbst und für eine gute Ernährung sorgen können. Wenn Sie auf Ihrer Station einen Plan machen und jeder etwas beisteuert, erleben Sie das Essen zudem viel bewusster und stärken zugleich den Teamgeist. Pizza bestellen während der Nachtschicht? Auch da finden Sie gemeinsam garantiert eine gesunde Alternative wie Salat mit Vollkornbrot.
Tipp 8: Gesundes für die Mittagspause
- Essen Sie in Ihrer Pause sättigende und vollständige Mahlzeiten. Nehmen Sie sich Zeit und genießen Sie Ihre Mahlzeit bewusst. Ideal sind mitgebrachte Speisen vom Vortag wie Gerichte aus Reis, Nudeln oder Kartoffeln, entweder aufgewärmt oder als Salat mit Gemüse, Fetakäse / Mozzarella / Halloumi, Nüssen und Kräutern oder Spinatblättern vorbereitete Suppen, die erwärmt werden können. Suppen sind für viele ein Wohlfühlessen
- Bowls beispielsweise aus einer Getreide-Grundlage und verschiedenen Gemüsen, Hülsenfrüchten wie Kichererbsen oder weißen Bohnen, knackigen Salaten und einer leckeren Sauce – auch sie kann man fertig zubereitet mitnehmen
- Falls Sie stattdessen in der Kantine essen: Wählen Sie am besten leicht verdauliche Gerichte mit viel Gemüse und etwas Fisch oder Fleisch und dazu einen frischen Salat. Schwere Gerichte belasten die Verdauung, was zu Müdigkeit führt.
Tipp 9: Fünf-Minuten-Snacks
Ein Snack zieht meist nach kurzer Zeit schon den nächsten nach sich, weil Schokoriegel, Kuchen etc. den Blutzuckerspiegel stark schwanken lassen. Wenn es aber doch einmal schnell gehen muss und keine Zeit für eine richtige Mahlzeit bleibt, liefern gesunde und länger anhaltende Zusatzenergie zum Beispiel Vollkornbrot belegt mit Käse, Avocado oder auch Ofengemüse-Resten vom Vortag, kombiniert mit ein paar Blättern Salat, Kräutern oder Kresse, und etwas Gemüse zum Knabbern (Karotten, Paprika, Gurke), Birchermüsli aus Haferflocken, Joghurt, Saaten, Nüssen und Früchten; sehr gut sind Blaubeeren oder andere Beerensorten, Naturjoghurt mit Nüssen und Beeren, Hummus mit Gemüsesticks zum Dippen.
Tipp 10: Wenn es ganz schnell gehen muss dann helfen:
- eine noch leicht grüne Banane und ein Riegel dunkler Schokolade mit einem Kakaoanteil von 85 Prozent, am besten zusammen mit Nüssen; diese Kombination ist super für die Darmbakterien, die Nerven und das Wohlbefinden. Wer Milchschokolade liebt, kann stufenweise auf einen höheren Kakaoanteil umsteigen – auch hier gibt es mit der Zeit einen Gewöhnungseffekt;
- selbst gemachte Energiekugeln aus Trockenfrüchten, Nussmus, Haferflocken, gemahlenen Nüssen und Gewürzen wie Vanille, Zimt oder Ingwer
- Dinkelbrot-Sticks mit cremiger Avocado-Schoko-Mousse (aus Avocado, Kakaopulver, Banane und gegebenenfalls etwas Milch).
Ideale Urlaubslektüre: Sehr unterhaltsame Sachbücher
Wir haben (Sach-)Bücher für Sie rausgesucht, die sich fast so gut wie eine Netflix-Serie konsumieren lassen – und ideal sind für die Zeit zwischen Spaziergang, Strandbesuch oder Garten.
REISE MIT ZWEI UNBEKANNTEN
Zoe Brisby
 Die 90-jährige energische Maxine ist aus dem Seniorenheim ausgebüxt, um ihr Ableben selbstbestimmt zu regeln. Der schüchterne Student Alex hat Liebeskummer und braucht frischen Wind. Das Schicksal führt sie über ein Mitfahrportal zusammen. In einem uralten Twingo brechen sie zu einer Fahrt durch Frankreich nach Brüssel auf. Als Maxine von der Polizei gesucht wird, beginnt ein atemloses Abenteuer – mit Blick auf die grandiose Vielfalt des Lebens.
Die 90-jährige energische Maxine ist aus dem Seniorenheim ausgebüxt, um ihr Ableben selbstbestimmt zu regeln. Der schüchterne Student Alex hat Liebeskummer und braucht frischen Wind. Das Schicksal führt sie über ein Mitfahrportal zusammen. In einem uralten Twingo brechen sie zu einer Fahrt durch Frankreich nach Brüssel auf. Als Maxine von der Polizei gesucht wird, beginnt ein atemloses Abenteuer – mit Blick auf die grandiose Vielfalt des Lebens.
18,00 €
ISBN: 978-3-8479-0056-6
DAS MÄDCHEN MIT DEN ZWEI BLUTGRUPPEN
Unglaubliche Fallgeschichten aus der Medizin
Martina Frei
 Kaum zu glauben, dass ein Arzt während einer Notoperation den Patienten mit dem Kaugummi des Assistenten vor einer tödlichen Hirnblutung rettet. Oder dass häufige Haarwäsche zu einem Schlaganfall führen kann. Und wer würde darauf kommen, dass der blau angelaufene Körper einer jungen Frau nicht akuten Sauerstoffmangel, sondern auf die Farbe ihrer neuen Bettwäsche zurückgehen kann?
Kaum zu glauben, dass ein Arzt während einer Notoperation den Patienten mit dem Kaugummi des Assistenten vor einer tödlichen Hirnblutung rettet. Oder dass häufige Haarwäsche zu einem Schlaganfall führen kann. Und wer würde darauf kommen, dass der blau angelaufene Körper einer jungen Frau nicht akuten Sauerstoffmangel, sondern auf die Farbe ihrer neuen Bettwäsche zurückgehen kann?
Die Ärztin und Wissenschafts-Journalistin Martina Frei erzählt in diesem Buch von seltenen, bizarren und skurrilen medizinischen Fallgeschichten, die garantiert in keinem medizinischen Lehrbuch stehen.
11,00 €
ISBN: 978-3-404-60969-7
Seit 1. Juli Pflicht: Elektronische Patientenakte (ePA)

Zum 1. Juli diesen Jahres sind Ärzte, Zahnärzte und Psychotherapeuten per Gesetz dazu verpflichtet, die elektronische Patientenakte (ePA) in der Versorgung zu unterstützen. Andernfalls droht ein Honorarabzug von einem Prozent. Zur notwendigen technischen Ausstattung zählt dabei auch der elektronische Heilberufsausweis (eHBA). Es gilt, diesen rechtzeitig zu beantragen!
Patienten haben Anspruch darauf, eine elektronische Patientenakte (ePA) zu nutzen. Darin können z. B. Befunde, Diagnosen, Therapiemaßnahmen, Behandlungsberichte, das zahnärztliche Bonusheft oder der Impfausweis aufbewahrt werden. Damit erhalten Patienten erstmals einen transparenten Überblick über ihre Gesundheitsdaten.
Die Nutzung der ePA ist für die Patienten freiwillig und kostenfrei.
Demenz: Welcher Umgang ist richtig?
 Es beginnt schon mit der Integrierung Demenzkranker in die Gesellschaft. Man sollten mehr Teil dieser werden. Die Gesellschaft sollte mehr Empathie und Solidarität für Menschen mit Demenz haben. Demenz ist nicht heilbar, aber der Umgang damit ist auch nicht unmöglich. Die Gesellschaft ist von Rationalität, Verständnis von Autonomie und zunehmend auch von Algorithmen geprägt. Menschen mit Demenz passen somit schwer in die Gesellschaft rein. Doch wie genau sieht der richtige Umgang damit aus?
Es beginnt schon mit der Integrierung Demenzkranker in die Gesellschaft. Man sollten mehr Teil dieser werden. Die Gesellschaft sollte mehr Empathie und Solidarität für Menschen mit Demenz haben. Demenz ist nicht heilbar, aber der Umgang damit ist auch nicht unmöglich. Die Gesellschaft ist von Rationalität, Verständnis von Autonomie und zunehmend auch von Algorithmen geprägt. Menschen mit Demenz passen somit schwer in die Gesellschaft rein. Doch wie genau sieht der richtige Umgang damit aus?
Demenzerkrankten kann man damit begegnen, indem man ihre Emotionen und ihre besondere Wahrnehmungsfähigkeit anerkennt und von ihnen lernt. Man sollte versuchen Menschen mit Demenz zu verstehen. Dies kann zum Beispiel erfolgen, indem man den Menschen mit Demenz immer noch als einen erwachsenen Menschen ansehen und ihm mit Empathie und Augenhöhe begegnen.
Sicher ist, dass die Kommunikation mit Demenz zunehmend schwer fällt, doch diese kann man vereinfachen. Allein die Verwendung von einfacher und eindeutiger Sprache und die Wiederholung von wichtigen Informationen kann da schon helfen. Komplexe Sätze und Metaphern oder Ironie und Sarkasmus werden von Menschen mit Demenz nicht verstanden. Auch bei Fragen sollte man darauf achten, diese auf ein Minimum an Alternativen zu beschränken und vermehrt Ja-Nein-Fragen zu stellen. Menschen mit Demenz brauchen Zeit für eine Antwort. Kritik, Korrekturen oder Diskussionen hinterlassen meist keinen positiven Effekt, da es zur Frustration führen kann. Nonverbale Kommunikation unterstützt allerdings den positiven Effekt.
Die Beanspruchung des Körpers und Erinnerungen wecken sind gute Mittel zur Förderung und Forderung der Demenzerkrankten. Dies kann beispielsweise mithilfe von Musik erfolgen. Durch die Wiederholung von alltäglichen Handlungen erhält der Mensch mit Demenz Selbstständigkeit. Ebenso kann das Pflegen sozialer Kontakte dazu führen, dass die Selbstständigkeit dadurch trainiert wird und Erlerntes länger behalten bleibt. Die Erschaffung von Struktur und Routinen kann dem Menschen mit Demenz eine große Hilfe in der Bewältigung des Alltages sein.
Trotzdem ist es wichtig auch auf sich selbst zu achten und sich selbst nicht zu übernehmen. Wenn es nötig ist, sollte man regelmäßig eine Auszeit von der Pflege nehmen oder sich von einem Pflegedienst unterstützen zu lassen.
REZEPTE VOM ARZT: Was ist der ICD-Code?
 Der ICD-Code ist ein weltweit anerkanntes System, mit dem medizinische Diagnosen einheitlich benannt werden. ICD steht für „International Statistical Classification of Diseases and Related Health Problems”, zu Deutsch und vereinfacht: „Internationale Klassifikation der Krankheiten“. Derzeit gilt die Version ICD-10. Im Januar 2022 wird die neue Version ICD-11 mit einer 5-jährigen Übergangsfrist in Kraft treten.
Der ICD-Code ist ein weltweit anerkanntes System, mit dem medizinische Diagnosen einheitlich benannt werden. ICD steht für „International Statistical Classification of Diseases and Related Health Problems”, zu Deutsch und vereinfacht: „Internationale Klassifikation der Krankheiten“. Derzeit gilt die Version ICD-10. Im Januar 2022 wird die neue Version ICD-11 mit einer 5-jährigen Übergangsfrist in Kraft treten.
Auf Arbeitsunfähigkeitsbescheinigungen und weiteren medizinischen Dokumenten geben Ärztinnen und Ärzte ICD-Codes an, um Diagnosen einheitlich zu benennen. Der offizielle ICD-Diagnoseschlüssel ist in einer Fachsprache verfasst, die für Nichtmediziner schwer zu verstehen ist.
Wofür stehen die Buchstaben und Ziffern?
Der ICD-Code ist nach einer festgelegten Struktur aufgebaut, bei der jede Stelle ihre Bedeutung hat. Der Buchstabe am Anfang und die folgenden zwei Ziffern geben die Hauptkategorie einer Diagnose an, zum Beispiel steht J45 für „Status asthmaticus“, also Asthma. Mit zusätzlichen Ziffern nach einem Punkt lässt sich die Diagnose genauer benennen: So verweist J45.0 auf „Vorwiegend allergisches Asthma bronchiale“ und J45.1 auf „Nichtallergisches Asthma bronchiale“.
Was bedeuten die Zusatzkennzeichen L, R, B und A, G, V, Z?
Hinter dem ICD-Code können Zusatzkennzeichen angegeben sein. Diese Buchstaben geben weitere Informationen:
Die Zusatzkennzeichen R (Rechts), L (Links) und B (Beidseitig) stehen für die betroffene Körperseite. Damit können Ärztinnen und Ärzte zum Beispiel bei einem Kreuzbandriss angeben, ob das linke, das rechte oder beide Knie betroffen sind.
Die Zusatzkennzeichen A (Ausgeschlossene Diagnose), G (Gesicherte Diagnose), V (Verdachtsdiagnose) und Z (Zustand nach der betreffenden Diagnose) stehen für die Diagnosesicherheit. Damit können Ärztinnen und Ärzte beispielsweise angeben, ob ein Kreuzbandriss gesichert nachgewiesen oder – ganz im Gegenteil – ausgeschlossen wurde.
Wozu dient die Diagnose-Verschlüsselung?
Mit dem ICD-Code (auch: ICD-Diagnoseschlüssel) kann jede Erkrankung weltweit einheitlich zugeordnet werden. In Deutschland sind Ärztinnen und Ärzte verpflichtet, ihre Diagnosen nach ICD-10-GM zu verschlüsseln. Die Kodierung nach ICD-10-GM dient zur Dokumentation der Arbeitsunfähigkeit und zu Abrechnungszwecken. Das „GM“ steht für „German Modification“: Das ist eine auf die Erfordernisse des deutschen Gesundheitswesens angepasste Fassung der international gültigen Version ICD-10-WHO. Sie ist eng an die Fassung der WHO (Weltgesundheitsorganisation) angelehnt, um internationale Vergleiche und Studien zu ermöglichen.
Zusätzlich wird in Deutschland die internationale Fassung ICD-10-WHO angewendet: Seit 1998 dient diese in Deutschland der Verschlüsselung von Todesursachen und bildet die Basis für eine international vergleichbare amtliche Todesursachenstatistik.
Was hat uns Florence Nightingale heute noch zu sagen?
So gesehen, fehlte ihr, modern gesprochen, das Talent, sich abzugrenzen. Von Work-Life-Balance konnte bei ihr schon gar nicht die Rede sein. Dienend war sie also schon. Aber nicht unterwürfig.
Sie nahm im völlig desolaten Lazarett, in das Verwundete nur reingepfercht, aber nicht versorgt wurden, die Zügel in die Hand: Sie brachte Ordnung und Organisation in die Krankensäle, scheute keine Diskussionen mit machtvollen Männern.
Vermutlich hätte Florence Nightingale sich gefreut zu sehen, dass immer mehr Pflegekräfte es ihr heute – wenn auch nicht in ihrem historisch Ausmaß – gleichtun.
Sie kritisieren die Verhältnisse, artikulieren ihren Ärger und denken nicht: „Ist ja nur ‘n Job.“
Sind Pflegekräfte also die neuen Top-Verdiener?
 Das auf keinen Fall. Denn das vom Statistischen Bundesamt errechnete Bruttogehalt berücksichtigt die Zulagen für Schichtdienst und Sonn- und Feiertagsarbeit (nur die Sonderzulagen wie Weihnachts- und Urlaubsgeld sind nicht mitgerechnet). Die Zulangen variieren in der Regel zwischen 200 und 400 Euro. Der Vorsprung beim Gehalt besteht in vielen Fällen also nur, weil Pflegekräfte auch zu sehr ungewöhnlichen Zeiten wie Weihnachten und Sonnabendnacht arbeiten. Zwar gibt es auch in einigen anderen Branchen Schichtarbeit. Doch nirgends ist sie so verbreitet wie im Pflegeberuf.
Das auf keinen Fall. Denn das vom Statistischen Bundesamt errechnete Bruttogehalt berücksichtigt die Zulagen für Schichtdienst und Sonn- und Feiertagsarbeit (nur die Sonderzulagen wie Weihnachts- und Urlaubsgeld sind nicht mitgerechnet). Die Zulangen variieren in der Regel zwischen 200 und 400 Euro. Der Vorsprung beim Gehalt besteht in vielen Fällen also nur, weil Pflegekräfte auch zu sehr ungewöhnlichen Zeiten wie Weihnachten und Sonnabendnacht arbeiten. Zwar gibt es auch in einigen anderen Branchen Schichtarbeit. Doch nirgends ist sie so verbreitet wie im Pflegeberuf.
Weniger Pflegekräfte infizieren sich mit Corona
 Die Altenpflege hat es bisher am härtesten getroffen: Hier haben sich seit Beginn der Corona-Pandemie 32.547 Mitarbeiterinnen und Mitarbeiter (auch in Hauswirtschaft et.) angesteckt. In den Pflegeheimen waren 30.561 betroffen, in den ambulanten Diensten 1.986. In der Altenpflege gibt es deutlich mehr Todesfälle durch Covid unter den Beschäftigten: 79 Mitarbeiterinnen und Mitarbeiter sind gestorben, 18 sind es in Krankenhäusern und Reha-Kliniken.
Die Altenpflege hat es bisher am härtesten getroffen: Hier haben sich seit Beginn der Corona-Pandemie 32.547 Mitarbeiterinnen und Mitarbeiter (auch in Hauswirtschaft et.) angesteckt. In den Pflegeheimen waren 30.561 betroffen, in den ambulanten Diensten 1.986. In der Altenpflege gibt es deutlich mehr Todesfälle durch Covid unter den Beschäftigten: 79 Mitarbeiterinnen und Mitarbeiter sind gestorben, 18 sind es in Krankenhäusern und Reha-Kliniken.
Woher der große Unterschied bei der Todesrate rührt? Möglicherweise gibt es in der Altenpflege mehr Beschäftigte mit Vorerkrankungen – jedenfalls mehren sich seit einigen Jahren Auswertungen von verschiedenen Krankenkassen, die zeigen, dass Altenpflegekräfte besonders häufig wegen Krankheit ausfallen und Frühverrentungen häufiger vorkommen als in anderen Berufen.
Bei den Mitarbeitern in den Pflegeheimen scheint sich die Situation jetzt zu verbessern: Zwischen Ende Januar und Ende Februar ist die Zahl der infizierten Beschäftigten noch einmal ordentlich gestiegen. Die Steigerungen von Ende Februar bis Ende März sind aber deutlich geringer, ein Trend der sich im April fortsetzte. Das gleiche gilt für die Beschäftigten in den Krankenhäusern (und Reha-Kliniken).
Allmählich zeigen also die Corona-Impfungen Wirkung – zumal die Impfskepsis in der Altenpflege abgenommen hat.
Surfen, chatten, skypen – WLAN im Pflegeheim
 Ein eigener Internetzugang steht nicht erst seit Corona ganz oben auf der Wunschliste bei der Auswahl eines Heimplatzes.
Ein eigener Internetzugang steht nicht erst seit Corona ganz oben auf der Wunschliste bei der Auswahl eines Heimplatzes.Um eine digitale Grundversorgung jedoch erfolgreich umsetzen zu können, sind folgende Schritte mindestens notwendig:
1. Jedes Alten- und Pflegeheim braucht WLAN für seine Bewohnerinnen und Bewohner
2. Digitale Geräteausstattung in Alten- und Pflegeheimen sicherstellen
3. Einheitliche Software für den Einstieg ins Internet bereitstellen
4. Erste Schritte ins Internet begleiten
5. Digitale Kompetenz in der Pflegeausbildung sichern
Mehr zum Thema finden Sie hier in einer Stellungnahmen des BAGSO – Bundesarbeitsgemeinschaft der Seniorenorganisationen e.V..
Joko gegen Klaas zeigen Pflegealltag live
 Unter dem Hashtag #NichtSelbstverständlich fand gestern auf ProSieben eine kleine Sensation statt. Die bekannten Moderatoren Joko und Klaas gewannen in der Show “Joko und Klaas gegen Pro7” 15 Minuten Sendezeit – eigentlich. Denn was folgte, war ein ungefilteter Einblick in den Alltag einer Pflegekraft über 7 Stunden! Ausgestattet mit einer Bodycam waren die Zuschauer live dabei, von der Ankunft im Parkhaus bis zur tatsächlichen Pflege schwerstkranker Menschen. Die gesamte Arbeitsschicht war man hautnah dabei, wenn Patienten ver- und umsorgt wurden.
Unter dem Hashtag #NichtSelbstverständlich fand gestern auf ProSieben eine kleine Sensation statt. Die bekannten Moderatoren Joko und Klaas gewannen in der Show “Joko und Klaas gegen Pro7” 15 Minuten Sendezeit – eigentlich. Denn was folgte, war ein ungefilteter Einblick in den Alltag einer Pflegekraft über 7 Stunden! Ausgestattet mit einer Bodycam waren die Zuschauer live dabei, von der Ankunft im Parkhaus bis zur tatsächlichen Pflege schwerstkranker Menschen. Die gesamte Arbeitsschicht war man hautnah dabei, wenn Patienten ver- und umsorgt wurden.
Während der Show gab es immer wieder Sequenzen von Pflegekräften in ganz Deutschland, die zur aktuellen Situation Stellung nahmen und auf die dramatischen Umstände ihres Jobs aufmerksam machten.
Uns hat dieser Einblick nachhaltig beeindruckt und uns noch einmal mehr die Verantwortung bewusst gemacht, die wir alle in dieser Branche tragen. Wir hoffen, dass nun auch von der Bundesregierung Taten folgen; Joko und Klaas ist damit aber ein Platz in der TV-Geschichte gewiss.
Pflegeleistungen beantragen: So geht’s!
Wer pflegebedürftig wird, kann Leistungen der Pflegeversicherung beantragen. Doch welche Schritte sind dabei zu beachten? Wo können sich Pflegebedürftige und ihre Angehörigen beraten lassen? Wir geben Antworten:
Auf einen Blick
- Leistungen der Pflegeversicherung können bei der Pflegekasse beantragt werden. Diese ist bei der Krankenkasse angesiedelt.
- Wer privat pflegeversichert ist, kontaktiert das Unternehmen, bei dem die Versicherung abgeschlossen wurde.
- Wer einen Antrag auf Pflegeleistungen stellt, hat Anspruch auf eine umfassende Pflegeberatung.
- Beraten lassen können sich auch pflegende Angehörige und zum Beispiel ehrenamtliche Pflegepersonen, sofern die pflegebedürftige Person zugestimmt hat.
- Der Online-Pflegeleistungshelfer des Bundesministeriums für Gesundheit bietet einen Überblick zu möglichen Leistungen.

Pflegeversicherung: Das Recht auf Pflegeleistungen
Damit Pflegebedürftige gut versorgt werden können, haben sie Anspruch auf Leistungen der Pflegeversicherung. Diese Leistungen müssen beantragt werden. Pflegebedürftige, ihre Angehörigen oder auch andere an der Pflege Beteiligte haben verschiedene Möglichkeiten, um sich über die Pflegeleistungen zu informieren.
Pflegeleistungen beantragen: Erste Schritte
Wer Leistungen der Pflegeversicherung beziehen will, sollte zunächst Kontakt zur Pflegekasse oder zu einem Pflegestützpunkt in der Nähe aufnehmen. Die Pflegekasse ist bei der Krankenkasse angesiedelt. Pflegebedürftige oder auch jemand, der dazu bevollmächtigt wurde, können dort den Antrag stellen. Privat Pflegeversicherte nehmen Kontakt zu ihrer privaten Pflegeversicherung auf.
Um für sich die geeignete Pflegeform zu finden, sollte auch selbst eingeschätzt werden, ob die Pflege zu Hause längerfristig durch Angehörige erfolgen kann. Zu den wichtigen Überlegungen gehört, in welchem Umfang die Hilfe eines ambulanten Pflegedienstes erforderlich sein könnte oder ob eine stationäre Pflege notwendig wird. In jedem Fall sollten sich die Betroffenen und ihre Angehörigen über geeignete Angebote zur Unterstützung informieren und beraten lassen.
Um die Pflegeangebote gut vergleichbar zu machen, stellen die Landesverbände der Pflegekassen Vergleichslisten mit den Leistungen und Preisen von Pflegeeinrichtungen bereit. Auch die nach Landesrecht anerkannten Angebote zur Unterstützung im Alltag sind hier aufgelistet. Diese Listen sind online zu finden oder können in gedruckter Form für den Einzugsbereich der antragstellenden Person bei der Pflegekasse oder den Pflegestützpunkten angefordert werden.
Sobald der Antrag vorliegt, gibt die Pflegekasse bzw. das private Versicherungsunternehmen ein Gutachten in Auftrag, um die individuelle Pflegebedürftigkeit festzustellen. Generell müssen Anträge auf Pflegeleistungen innerhalb von 25 Arbeitstagen bearbeitet werden. Unter bestimmten Voraussetzungen gilt für das Gutachten eine kürzere Frist von einer oder zwei Wochen.
Antrag auf Pflegeleistungen: Wo kann ich mich beraten lassen?
Wer versichert ist und einen Antrag auf Pflegeleistungen stellt, hat Anspruch auf frühzeitige und umfassende Beratung durch die Pflegeberaterinnen und Pflegeberater der Pflegekasse oder des Pflegestützpunkts. Als unabhängige Tochter sichert die compass private pflegeberatung GmbH den Pflegeberatungsanspruch aller Privatversicherten. Dieser Anspruch gilt auch für Angehörige und weitere Personen, etwa ehrenamtliche Pflegepersonen, sofern die pflegebedürftige Person zugestimmt hat.
Die Pflegekasse, der Pflegestützpunkt oder das private Versicherungsunternehmen bieten unmittelbar nach der Antragsstellung einen Termin für die Pflegeberatung an. Er soll innerhalb von zwei Wochen nach Antragstellung stattfinden. Zusätzlich werden eine persönlich zuständige Pflegeberaterin oder ein persönlich zuständiger Pflegeberater benannt. Möglich ist auch, dass die Pflegekasse oder die private Pflege-Pflichtversicherung einen Beratungsgutschein für unabhängige Beratungsstellen ausstellt. Der Gutschein kann ebenfalls innerhalb der Zwei-Wochen-Frist eingelöst werden.
Die Pflegeberatung kann zu Hause erfolgen, aber auch in einer stationären Pflegeeinrichtung, im Krankenhaus oder in einer Rehabilitationseinrichtung.
Was ist der digitale Pflegeleistungshelfer?
Einen ersten Überblick über mögliche Leistungen der Pflegeversicherung bietet auch der digitale Pflegeleistungshelfer des Bundesministeriums für Gesundheit.
Dieses Online-Angebot gibt mit einem interaktiven Fragenkatalog konkrete Antworten, welche Leistungen der Pflegeversicherung in der individuellen Situation möglich sind und wie sie beantragt werden können.
Ethisch handeln in der Pandemie
 Was ist zu tun, wenn Angehörige die Durchführung von Corona-Schnelltests ablehnen oder Bewohner Körperkontakt mit Ihren Partnern wünschen? Diesen und ähnlichen Fragen hat sich nun die Ethikkommission der Pflegekammer Niedersachsen angenommen und einen Leitfaden mit Tipps herausgebracht.
Was ist zu tun, wenn Angehörige die Durchführung von Corona-Schnelltests ablehnen oder Bewohner Körperkontakt mit Ihren Partnern wünschen? Diesen und ähnlichen Fragen hat sich nun die Ethikkommission der Pflegekammer Niedersachsen angenommen und einen Leitfaden mit Tipps herausgebracht.
Hintergrund: Die gesellschaftliche Katastrophe der CoVID‐19‐Pandemie stellt Einrichtungen der stationären Altenpflege und deren Mitarbeitende vor besondere Herausforderungen. Die in Pflegeeinrichtungen lebenden Menschen sind aufgrund ihres Alters und oftmals aufgrund von Vorerkrankungen besonders gefährdet, einen schweren Verlauf von COVID‐19 zu erleiden. Dieses erfordert weitreichende Schutzmaßnahmen in den Pflegeeinrichtungen. Eine vollständige Isolation aller Bewohner:innen ist jedoch weder realistisch noch erstrebenswert. Mitarbeitende in Pflegeeinrichtungen erleben in dieser Situation, dass ihre fürsorgliche Haltung sowie ihre fachliche Kompetenz bis über die eigene Belastungsgrenze hinaus gefordert werden.
Zielsetzung: Die Ethikkommission möchte mit ihren Empfehlungen Denkanstöße und Entscheidungsgrundlagen für die unterschiedlichen Akteur:innen der stationären Altenpflege bieten. Im besonderen Maße wendet sie sich an Einrichtungsleitungen und pflegerische Mitarbeitende. Es sollen konkrete Hilfestellungen gegeben und exemplarische Situationen aus einer ethischen Perspektive betrachtet werden.
Empfehlungen: Eine Konkretisierung der Empfehlungen erfolgt innerhalb des Ethikstandpunktes.
a) Das Risiko einer Infektion in der Einrichtung sollte größtmöglich minimiert werden. Um möglichst viele Freiheitsrechte der Bewohner:innen und Mitarbeitenden aufrecht zu erhalten, müssen Infektionen zeitnah bei Bewohner:innen und Mitarbeitenden identifiziert werden.
b) Angehörigenbesuche stellen für Bewohner:innen eine wesentliche Teilhabe am gesellschaftlichen Leben dar. Es muss ein Ziel der Pflege sein, Bewohner:innen solche Sorge‐Beziehungen
weiterhin zu ermöglichen.
c) Bewohner:innen können in Ausübung ihres Rechts auf Selbstbestimmung ein hohes Schutzniveau ablehnen. Ihnen sind die gewünschten Freiheitsrechte zu gewähren, soweit eine Gefährdung anderer Personen in der Einrichtung nicht wahrscheinlich ist.
d) Die besondere Situation von Menschen mit Demenz erfordert es, sie vor einer Infektion und vor sozialer Isolation oder Deprivation zu schützen. Rechte, wie das Grundrecht auf Teilhabe, sind
auch bei diesen Bewohner:innen nur in begründeten Einzelfällen einzuschränken.
e) Den besonderen Bedürfnissen sterbender Bewohner:innen und ihrer Angehörigen sind nachzukommen. Angesichts der hohen Belastungen der Mitarbeitenden ist es wichtig, auf Unterstützungsangebote der ambulanten Palliativversorgung und ehrenamtlicher ambulanter Hospizdienste zurückzugreifen.
f) Mitarbeitende sollten im Sinne der Resilienzbildung in ihrer fachlichen Kompetenz bestätigt und in ihrem Selbstwertgefühl gestärkt werden. Eine psychosoziale Begleitung und Betreuung der
Mitarbeitenden sollten stets gewährleistet sein. Der Schutz der Mitarbeitenden ist uneingeschränkt zu gewährleisten.
Immer mehr Auszubildende brechen Pflegeausbildung ab
Die Bundespflegekammer (BPK) hat darauf hingewiesen, dass die Zahl der Ausbildungsabbrüche in der Pflege steigt. „Die Berichte nehmen zu, wonach seit Beginn der Pandemie die Anzahl der Auszubildenden, die ihre Ausbildung vor dem Abschluss beenden, noch höher ist als in den Jahren davor“, schrieb die Kammer gestern in einer Mitteilung.
Die Zahl der Abbrüche liege bei 28 Prozent, erklärte gestern die Vize-Präsidentin des Deutschen Pflegerates (DPR), Christine Vogler, bei der Eröffnung des virtuellen Kongresses Pflege 2021. Ausschlaggebend dafür seien auch die extrem herausfordernden Erfahrungen während der praktischen Einsätze, erklärte Franz Wagner, DPR-Präsident und Präsidiumsmitglied der BPK, in der Mitteilung.
„Ich werde leider viel zu oft mit Aussagen von Pflegeschülern konfrontiert, dass sie wie ausgebildetes Personal arbeiten müssen. Das darf nicht sein. Wir vergraulen sonst unsere Zukunft, indem wir sie heillos überfordern“, so Wagner.
Unterricht im Coronamodus
„Man muss die Pflegeschüler dort abholen, wo sie stehen und ihnen nicht noch weitere Last und Verantwortung aufbürden, indem man sie wie eine bereits ausgebildete Pflegefachperson einsetzt“, forderte Wagner. Die hoch motivierten jungen Menschen, die sich im vergangenen Jahr für die Pflegeausbildung entschieden haben, müssten sowieso schon Kompromisse eingehen.
Denn seit Beginn der Coronapandemie hätten sich die Bedingungen in der neuen generalistischen Pflegeausbildung per se erschwert. „Der theoretische Unterricht findet auch an Pflegeschulen im Coronamodus digital statt, die Inhalte insgesamt sind neu und umfassender und auch die Praxisanleitung findet in Zeiten von Personalengpässen nicht den Rahmen, den sie eigentlich haben müsste“, so Wagner.
Streit um Vorschlag von Spahn und Giffey
Vor diesem Hintergrund kritisierte Wagner den Vorschlag von Bundesgesundheitsminister Jens Spahn (CDU) und Bundesfamilienministerin Franziska Giffey (SPD), die Auszubildenden bei der Testung von Pflegeheimbewohnern auf COVID-19 einzusetzen. „Das ist das falsche Signal an die Berufsgruppe, die den Glauben an eine Verbesserung der Lage verliert“, meinte Wagner.
Youtube-Miniserie „Ehrenpflegas“
Was ist ein Containment Scout?
Corona außer Kontrolle geraten
Situation in der Pflege verbessern
Der Pflegebeauftragte der Bundesregierung, Andreas Westerfellhaus, hat davor gewarnt, dass die Personalnot in der Pflege zunehmen werde, wenn sich Bezahlung und Arbeitsbedingungen nicht verbesserten. Die Pflegekräfte sind zu Beginn der Coronakrise hochgejubelt und für systemrelevant erklärt worden. Es müsse sich jetzt dringend etwas an der Situation in der Pflege verbessern, denn sonst kann es passieren, dass sie in der Coronazeit noch durchhalten wollen und sich dann einen anderen Job suchen.














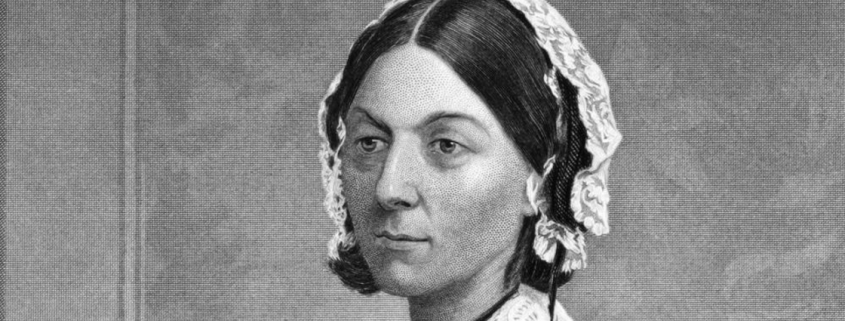


 Foto: Stefan Gregorowius/dpa
Foto: Stefan Gregorowius/dpa